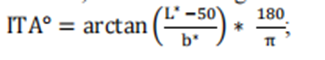2025版Pulse Oximeters for Medical Purposes - Non-Clinical and Clinical Performance Testing, Labeling, and Premarket Submission Recommendations指南草案与2013版Pulse Oximeters – Premarket Notification Submissions [510(k)s] Guidance for Industry and Food and Drug Administration Staff指南的差异与主要变化点
2025年初,FDA发布了《Pulse Oximeters for Medical Purposes - Non-Clinical and Clinical Performance Testing, Labeling, and Premarket Submission Recommendations(医用脉搏血氧仪 - 非临床和临床性能测试、标签和上市前提交建议)》指南草案(以下简称2025年草案),该指南草案中的临床性能测试要求与2013年3月发布的指南《Pulse Oximeters – Premarket Notification Submissions [510(k)s] Guidance for Industry and Food and Drug Administration Staff(脉搏血氧仪 - 上市前通知提交 [510(k)s])》(以下简称2013年指南)相比,存在较大差异,二者的主要变化点归纳如下:
2025年新版指南草案与2013版指南的主要差异项 |
1. 临床研究参与者数量和多样性要求显著提升 旧版指南:仅要求10名受试者参与临床研究。 新版草案:要求至少150名参与者,且需覆盖不同肤色(使用Monk Skin Tone Scale评估)、血氧饱和度水平(70%-100%)、年龄、性别、BMI及民族等多样性特征。每个受试者需提供至少20对血氧数据,总计至少3000对数据。 目的:增强样本的代表性,减少因肤色差异(尤其是深色皮肤人群)导致的测量偏差。 2. 肤色评估方法的标准化 新版草案:新增要求,引入主观的Monk Skin Tone Scale(MST)和客观的个体类型角度(ITA)计算法,对受试者肤色进行系统分类和分组。研究需确保不同MST分组的参与者占比均达到至少30%。 旧版指南:未明确肤色评估方法,可能导致临床数据对肤色影响的覆盖不足。 3. 数据分布与分层的细化 新版草案:要求临床数据需在**不同血氧饱和度区间(如70%-80%、80%-90%、90%-100%)**和不同肤色分组中均衡分布,每个区间至少覆盖一定比例的数据量。例如,每个血氧饱和度区间需包含至少30%的参与者。 旧版指南:未对数据分层提出具体要求,可能影响设备在不同生理状态下的性能验证。 4. 标签声明与透明化要求 新版草案 :新增标签声明,若设备通过新标准验证,需在标签中明确标注其在不同肤色人群中的性能表现,例如“适用于深色皮肤人群”或“需结合临床判断使用”等警示信息。 旧版指南:未强制要求此类声明,用户可能无法准确了解设备的使用限制。 5. 适用范围与产品分类调整 新版草案:关于适用范围,新版明确适用于特定产品代码(如DQA、NLF、OLK等),同时排除了部分旧版涵盖的代码(如OCH、PGJ等)。 旧版指南:未对适用设备类型进行详细分类,可能导致指南执行中的模糊性。 总结: 新版指南草案的核心目标是提升脉搏血氧仪在不同肤色人群中的准确性,尤其是解决既往研究中因肤色差异导致的测量偏差问题。通过扩大样本多样性、标准化评估方法、细化数据分层及强化标签透明性,FDA旨在推动制造商优化设备性能,并为医疗专业人员提供更可靠的临床决策依据。 |
Pulse Oximeters for Medical Purposes - Non-Clinical and Clinical Performance Testing, Labeling, and Premarket Submission Recommendations指南草案-临床性能测试部分译稿 |
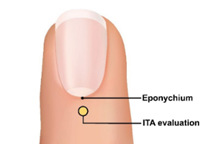
(1) 受控的去饱和实验室研究 (2) 针对12岁以下儿童群体的脉搏血氧仪的其他考虑事项 (3) 附录B印刷肤色色卡的考虑事项 临床研究对于评估本指导范围内所有脉搏血氧仪系统的安全性和有效性,以及确保不同肤色人群之间性能无差异非常重要。 建议:我们建议按照国际标准 ISO80601-2-61 第二版 2017 年 12 月(2018 年 2 月校正版)的附件 EE 中所述开展对照去饱和实验室研究,以确定血氧饱和度(SpO₂)的精度。我们还建议利用这项研究来证明新的脉搏血氧仪系统不存在性能差异。此外,对于拟用于 12 岁以下儿科人群的脉搏血氧仪系统,我们建议提供 12 岁以下儿科人群的便利性动脉血样本(SaO₂、SpO₂),以确保传感器部位的外形、适配性以及临床性能。 通常情况下,当所提出的替代方案有充分的科学依据支持时,我们打算考虑采用临床测试之外的替代方法来证明实质等同性。例如,当所做的变更或修改不会影响光学链路、信号处理路径以及 SpO₂算法时,可能就不需要额外开展临床研究来证明实质等同性了。 如果进行临床调查以证明实质性等同,即在获得510(k)设备许可之前进行,必须符合医疗器械研究豁免(IDE)规定,即21CFR第812部分。。一般而言,我们认为本指南文件所涉及的脉搏血氧仪应被视作低风险器械;因此,该项研究可能需遵循《美国联邦法规》第 21 卷第 812.2 (b) 部分的简化要求。可参考美国食品药品监督管理局(FDA)题为《高风险和低风险医疗器械研究》的指南。此外,在美国开展旨在证明实质等同性的设备研究的申办者,需遵守关于机构审查委员会(《美国联邦法规》第 21 卷第 56 部分)以及人体受试者保护(《美国联邦法规》第 21 卷第 50 部分)方面的法规,包括知情同意的相关要求。 当向 FDA 提交在美国境外进行的临床研究数据以支持这些器械的 IDE 或上市前提交时,21 CFR 812.28 的要求可能适用。《美国联邦法规》第 21 卷第 812.28 (a) 部分概述了 FDA 接受在美国境外开展的临床研究的数据以支持研究性器械豁免(IDE)或上市前提交的相关条件。如需了解更多信息,请参阅 FDA 的指南《接受临床数据以支持医疗器械申请和提交:常见问题解答》。 在某些情况下,可以使用“真实世界数据(RWD)”,例如,用于支持已获得510(k)批准的设备的适应症扩展或无显著差异性能评估。FDA鼓励制造商在有关RWD有疑问时与该机构联系。对于合法上市的设备收集 RWD 是否需要研究性器械豁免(IDE),取决于具体情况。例如,如果已获批准的设备在正常医疗实践中使用,则可能不需要 IDE。有关此主题的更多信息,请参阅 FDA 指南《使用真实世界证据支持医疗器械监管决策》。 (1)受控去饱和实验室研究 1.目的/目标 进行侵入性受控去饱和实验室研究的目的是验证脉搏血氧仪系统的 SpO2 准确性,并与 CO 血氧仪测量的功能性 SaO2 的参考测量值进行比较,同时证明在不同皮肤色素中的无差异性能。 2.研究设计 我们建议您按照ISO 80601-2-61第二版2017-12(修正版2018-02)附件EE 中描述的方法,在由150名或更多健康参与者组成的有色人种群体中开展研究。 对于研究注册,我们建议如下: 通过视觉评估使用Monk肤色(MST)量表评估研究参与者的前额色素沉着一一这是一种主观肤色注释系统,包含10个级别,具有较高的评级间可靠性(见附录B的打印建议)CIELAB色彩空间术语; 用比色法测定受试者额头色素沉着的L*值和b*值,计算个体类型学角度(ITA),定义为: 按照FDA指南草案“FDA监管医疗产品临床试验和临床研究中种族和种族数据的收集”第三节所述,记录与招募期间种族和民族多样性相关的信息; 将注册研究参与者分配到三个特定的MST组:1-4、5-7、8-10,同时确保以下事项: o至少25%的参与者属于每个MST组; o至少50%的MST组8-10的参与者额部的ITA≤-50°;和 o在每个MST组中,至少40%的参与者为男性,至少40%参与者为女性。 我们建议你在上市前提交文件中提交用于分配肤色(MST)以及评估界面热分析(ITA)所采用的方案。如需额外反馈,我们建议通过美国食品药品监督管理局(FDA)指南《医疗器械提交的反馈请求与会议:Q 提交计划》中所述的预提交流程尽早与该机构进行沟通,以便在开展研究之前提前讨论你拟定的肤色(MST)分配及界面热分析(ITA)评估计划。 此外,我们建议测量与传感器发射器直接接触的表面的界面热分析(ITA)值。对于指尖传感器而言,为了获取适用于传感器放置位置的最广泛的皮肤色素沉着变化情况,我们建议在远节指骨背侧中部有色素沉着的皮肤表面(靠近指甲上皮处,见图 1 中的黄圈部位)评估传感器部位的界面热分析(ITA)值。
Figure 1: Image of a fingertip 我们建议你获取 3000 组或更多的脉搏血氧仪(pulse oximeter)的血氧饱和度(SpO2)与一氧化碳血氧仪(CO-oximeter)的血氧饱和度(SaO2)的配对观测值。我们建议每位参与者提供 20 组或更多的数据对,这些数据对要覆盖血氧饱和度(SaO2)在 70% - 100% 这一区间,并且每个(MST)组(MST 1 - 4、5 - 7、8 - 10)以及每个血氧饱和度(SaO2)十分位数区间(70% ≤ SaO2 < 80%、80% ≤ SaO2 < 90%、90% ≤ SaO2 ≤ 100%)的数据对至少要占 30%。我们建议你按参与者提供一份数据对的清单列表。 如需了解有关上市前临床研究设计原则的更多信息(这些原则对于确定医疗器械的实质等同性或安全性及有效性起着关键作用),请参考美国食品药品监督管理局(FDA)的指南《医疗器械关键临床研究的设计考量》。 3.纳入/排除标准 我们建议您的参与者是健康的成年人,能够耐受ISO 80601-2-61第二版2017-12(修正版2018-02)附件EE中描述的去饱和。此外,我们建议排除传感器部位或前额肤色不均匀的参与者。 4.参与者人口统计学 我们建议,用于确定SpO2准确性的研究人群应包括从现有健康参与者池中连续选出的不同参与者,而不应包括来自同一设备校准曲线开发研究的参与者。 我们认为,种族和族裔数据的收集和呈现通常应在上市前提交给FDA,如FDA指南草案“FDA监管医疗产品临床试验和临床研究中种族和民族数据的收集”中所述。 您应该描述可能影响该研究结果的参与人群特征,包括: l 年龄; l 性别; l 体重指数; l 自我/护理者报告的种族; l 自我/护理者报告的种族; l 每个参与者的额头MST值和ITA值; l 发射器传感器位置的ITA值; l 传感器部位解剖学适用尺寸范围; l 研究参与者在获得数据时对(SaO2,SpO2)时的百分比调制范围;以及 l 每个MST组耐受完全去饱和(降至SaO2的70%)的百分比。
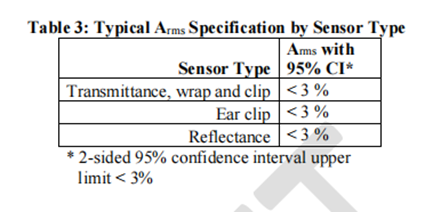
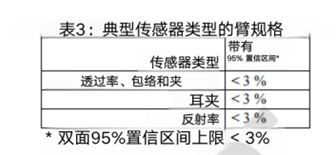
了解更多关于医疗器械临床试验中年龄、种族、族裔和性别特定数据评价和报告的信息,请参阅FDA的指南“医疗器械临床试验中性别特定数据评价”和“医疗器械临床试验中年龄、种族和族裔特定数据评价和报告” 5.协议 我们建议您在获取数据对(SaO2,SpO2)时,为研究参与者提供百分调制范围,并在上市前提交中描述获得这些值的方法。 此外,我们建议对所有用于运动条件下的连续(实时监测和连续数据归档)脉搏血氧计和非连续脉搏血氧计进行运动条件下的SpO2准确性测试。我们建议在测试报告中包括有关每种运动的特性的描述,包括所选测试中的运动幅度、类型和频率,以及为设备指定用途的方法的合理性。 6.有效性终点和数据 我们建议将小于 3% 的 Arms(精度范围,可能是特定指标相关概念,需结合具体语境)规格以具有统计学意义的方式呈现出来,例如采用 95% 置信区间(95% CI)来展示。我们认识到,精度除了受其他因素影响外,还是参与者特征、应用部位以及传感器几何形状的函数。表 3 概述了在血氧饱和度(SpO2)处于 70% 至 100% 的正常条件下,测量值(SpO2)与参考值(SaO2)之间的推荐 Arms(精度范围)。
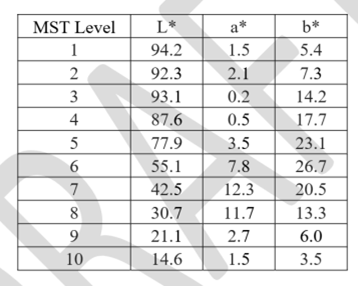
7. 统计分析考量 i. 共同主要分析 对于关键的对照去饱和研究,我们建议对以下性能指标进行共同主要分析: 1.SpOz对所有研究参与者的准确性(Arms)。 2.SpOz偏差(平均误差)是额头Sa02和MST的函数。 3.SpOz偏差(平均误差),作为Sa0z和ITA的函数,测量在与设备传感器发射器接触的皮肤表。 ii. 推荐的成功标准 对于共同主要分析,我们推荐以下成功标准: l 总体精度:Arms(精度范围)小于 3%。即整体的精度要达到这一指标要求。 l 非差异性性能评估 1:在MST组 1 - 4、5 - 7 和 8 - 10 的两两比较中,对于 70% ≤ SaO₂ ≤ 85% 这一区间,SpO₂偏差的最大差值要小于 3.5%;而对于 85% < SaO₂ ≤ 100% 这一区间,SpO₂偏差的最大差值要小于 1.5%。 l 非差异性性能评估 2:在发射器传感器部位的界面热分析(ITA)出现 100 点变化时,对于 70% ≤ SaO₂ ≤ 85% 这一区间,SpO₂偏差的差值要小于 3.5%;对于 85% < SaO₂ ≤ 100% 这一区间,SpO₂偏差的差值要小于 1.5%。 我们建议所有这三项成功标准都应以具有统计学意义的方式呈现,要么采用显著性水平为 2.5% 的单侧假设检验(原假设的 p 值小于 2.5%),要么采用双侧 95% 置信区间(95% 置信区间的界限意味着参数的成功标准得以达成)。 为了直观地描述设备性能(即一致性、偏差和不确定性),美国食品药品监督管理局(FDA)建议,在上市前提交的文件中,通常应提供(Bland Altman)图、修改后的(modified Bland Altman)图、Q-Q图以及逆预测图。FDA 建议,绘制这些图时应使用符号或颜色来标识MST组(1 - 4、5 - 7 和 8 - 10)。FDA 还建议在(Bland Altman)图和修改后的(Bland Altman)图应包含 95% 一致性范围。 iii样本量 研究参与者的样本量应取为满足各项成功标准并使其具有统计学意义所需的足够检验效能(建议检验效能达到 80% 或更高)所对应的样本量中的最大值。为达到足够的检验效能,美国食品药品监督管理局(FDA)建议选取符合第四节 O (1) b 部分所述入选标准的 150 名或更多参与者作为样本量。 合适的研究参与者数量取决于脉搏血氧仪的精度、数据的变异性以及每位参与者配对重复测量(SpO₂、SaO₂)的平均次数。我们建议每位参与者平均进行 20 - 24 次同步配对重复测量,每位参与者最少进行 17 次、最多进行 30 次配对测量,并且在每个血氧饱和度(SaO₂)十分位数区间(70% ≤ SaO₂ < 80%、80% ≤ SaO₂ < 90%、90% ≤ SaO₂ ≤ 100%)的数据对至少要占 30%。 当存在关于数据变异性或脉搏血氧仪精度方面的不确定性时,若可行的话,开展一项能根据累积数据调整样本量的适应性研究可能是有优势的。 iv. 分析人群与方法 性能指标应使用意向性诊断(ITD)分析人群来进行分析,意向性诊断分析人群定义为纳入研究的所有参与者以及所有(SpO₂、SaO₂)的配对重复测量数据,即便其中一项或两项数据无效、无法评估或缺失也应包含在内。换句话说,无论数据是否完整,参与者以及配对重复测量数据都不应从分析人群中排除。你应当报告不完整数据对的数量及所占比例。 v. 缺失数据 减少缺失数据的举措: 我们建议你描述在研究过程中打算采取的用以尽量减少参与者中途退出以及缺失数据情况发生的措施。 记录缺失数据的原因: 我们建议你在出现缺失数据时明确其原因,例如: l 参与者中途退出; l 参与者的配对重复测量次数不足(数量或血氧饱和度覆盖范围方面); l 参与者被排除在分析之外; l 配对重复测量数据不完整(SpO₂或 SaO₂无效或缺失)。 为了能完整且详细地说明所有研究参与者的情况,我们建议你在研究期间收集完整的信息。如果没有完整信息,数据可能会被排除在分析之外,这有可能引入分析偏差,进而危及关于你的设备的实质等同性或安全性及有效性所能得出的结论。 h. 将传感器分组进行测试 如果某些传感器具有相似的设计或等效的性能,那么将它们分组进行测试可能是合适的。如果传感器包含相同的材料和光电组件,并且具有等效的传感器特性(例如使用位置),我们就认为它们具有相似的设计。如果你选择基于相似设计对传感器进行分组测试,我们建议你指明每组内的所有传感器是否都包含相同的材料和光电组件,并描述分组的理由。一般来说,夹式传感器和粘贴式传感器不应基于相似设计进行分组,因为它们在外形、适配性和功能规格方面存在差异。如果你选择基于等效性能对传感器进行分组测试,我们建议你提供有效的科学证据和统计分析来证明测试结果是可汇总的。 (2)针对适用于 12 岁以下儿科人群的脉搏血氧仪的其他注意事项 如果脉搏血氧仪系统打算用于 12 岁以下的儿科人群,那么应当考虑能支持相关儿科亚人群临床性能准确性以及相关病理生理状态的数据。正如本指南前面所提到的,由于脉搏血氧仪传感器的形状和贴合度存在显著差异,这种差异可能导致系统整体准确性的不同,所以在成人群体中对脉搏血氧仪系统进行的临床性能测试(见第四部分 O (1))可能不足以支持某些儿科亚群体(如新生儿、婴儿和 12 岁以下儿童)的临床性能。 如果该设备打算用于 12 岁以下的儿科人群,美国食品药品监督管理局(FDA)建议制造商通过以下方式来验证该设备在这类人群中的性能: (1)按照第四部分 O (1) b 中所述,使用儿科传感器在不同肤色的成年参与者中评估脉搏血氧仪系统的性能; (2)针对使用适应症和传感器放置位置所特定的年龄范围(及相关的临床相关病理生理状态)内的儿科参与者评估其性能。 具体来说,这部分内容主要是在强调当脉搏血氧仪用于 12 岁以下儿童时,不能简单地以成人测试数据来推断其在儿童中的性能。因为儿童和成人在生理状态、传感器贴合度等方面都有差异。FDA 提出的验证方法中,第一点是利用成人参与者来初步评估儿科传感器性能,因为成人配合度高,且可以通过选择不同肤色的成人来模拟一些可能的情况;第二点则是直接针对目标儿科人群进行性能评估,并且要考虑到不同年龄阶段的儿童有不同的临床病理生理状态,这些都会影响脉搏血氧仪的性能,例如新生儿的生理特点和较大儿童就有很大不同,所以要根据具体的使用指示和传感器放置位置,在特定年龄范围的儿科人群中进行性能评估。 尽管儿科(例如新生儿)临床研究相较于成人对照实验室研究更能代表预期用途,但抽样的数据对可能无法涵盖在成人对照研究中已验证的整个血氧饱和度(SaO2)范围,而且这些数据是在非受控条件下(例如温度、合并症、非同步数据对)获取的。不过,我们建议你提供来自足够数量参与者的数据及样本,这些参与者要在人群亚组中均匀分布,并且你需要对样本量以及数据对(SaO2、SpO2)的血氧饱和度范围作出合理说明。 此外,我们建议在获取数据对时纳入研究参与者的调制百分比范围。如果你的研究按皮肤色素沉着情况进行招募(即预计你儿科亚组中传感器放置部位的皮肤色素沉着变化比对照去饱和成人研究中的变化更大),我们建议你在上市前提交的文件中纳入所报告的每个参与者的种族、族裔、(MST)测量部位、(MST)值,以及每个相关儿科亚组在发射器传感器部位的界面热分析(ITA)值。 如需获取关于验证适用于 12 岁以下患者人群的脉搏血氧仪性能的额外反馈,我们强烈建议通过预提交流程尽早与美国食品药品监督管理局(FDA)进行沟通,正如 FDA 指南《医疗器械提交的反馈请求与会议:Q 提交计划》中所述,以便针对每种设备讨论支持儿科适应证的方法及特殊考量事项。 附录 B. 打印肤色(Monk Skin Tone)色卡的考量因素 应当使用在CIELAB 等标准化色彩空间中有明确定义的色阶来支持对无差异性能的评估,正如本文档第四节 O (1) b 部分所描述的那样。可供选择的选项之一是肤色(MST)色阶。美国食品药品监督管理局(FDA)建议按照肤色(MST)方法来评估肤色,其中色卡是基于表 B1 中以下的 L*a*b * 值来制作的。我们建议使用经过校准的打印机在合适的纸张上专业打印色卡。色卡的准确性应当用经过校准的分光光度计来进行验证。
表 B1:CIELAB 色彩空间中定义的肤色(MST)色阶
|
目前该草案正处于FDA向公众征求意见期,征求意见将于2025年3月10日结束。待指南正式稿发布后,新版指南将取代2013版指南。血氧仪厂家需按照新版指南对自己的产品进行全面评估,以确保产品的各项性能符合新版指南要求。
瑞恩尼集团在医疗器械上市前咨询领域沉浸多年,具有多个血氧仪上市前提交并成功获证的案例。旗下子公司广州助医通医药咨询有限公司承担临床CRO业务,与多家研究中心具有良好的长期合作关系,已共同合作成功完成多个血氧仪临床性能验证,助力企业完成产品在相关国的认证并合规上市。
无论是助医通的临床CRO业务还是深圳瑞恩尼的上市前咨询业务,整个团队均具有丰富的血氧仪上市前提交的案例经验。有任何相关问题,欢迎联系我们。